Contents
今回の論文
JAMAの石灰沈着性大動脈弁狭窄症に伴うレビューになります
画像は当該論文より引用しています.
石灰化に伴う大動脈弁狭窄症(AS)
先天性二尖弁や石灰化に伴う線維化に伴う病気
収縮期大動脈弁の開放制限を伴う
米国では65歳以上の1−2%、75歳以上の12%が罹
毎年10万人以上の死因
所見
石灰化ASは、大動脈弁尖の脂質浸潤と炎症に伴う線維化・石灰化が特徴です。
有症状性(労作時呼吸困難、失神)のASの1年死亡率は50%と関連しています。
重症ASの定義
大動脈速度4m/s以上
平均圧較差40mmHg以上
大動脈弁口面積1.0cm以下
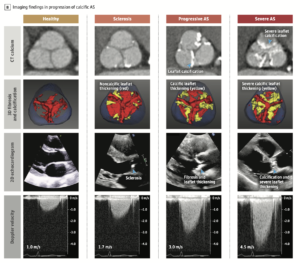
心エコーフォロー
軽度ASで3−5年
中等度ASで1−2年
重症ASで6−12ヶ月
併せて、禁煙、高血圧、脂質異常などの介入も検討されます。
有症状性ASの場合
外科的大動脈弁置換(SAVR)
経カテーテル的大動脈弁置換(TAVI)
手術リスクが低い70歳以上の10年全死亡
TAVI 62.7%
SAVR 64.0%
TAVIの利点(SAVRとの比較)
入院期間の短縮
痛みが少ない
TAVIの問題点
65歳未満の患者で、指示する根拠に乏しい
長期予後の観点から、SAVRほど明確ではない
AHA2020年ガイドラインでの推奨
65歳以下 SAVR
66−79歳 SAVRまたはTAVI
80歳上または推定死亡率8%以上 TAVI
病態生理
弁葉肥厚、石灰化の結果,高い抵抗と順行性血流の阻害を来す
その結果、左室圧上昇、心筋肥大、拡張機能障害
最終的には心不全に至る
重症ASは運動中の心拍出量不足に伴い、狭心症、血圧低下(失神)を来す
拡張期充満圧上昇に伴う、左室機能障害につながる
病因
先天性 二尖弁が多い(すべてのAS介入の50%)
後天性
代謝性
大動脈弁の機械的反復閉鎖による機械的外傷だけではない
低密度リポタンパクの蓄積
マクロファージ、リンパ球の浸潤
炎症経路の活性化
アテローム性動脈硬化と類似性を持つことが知られるようになってきた
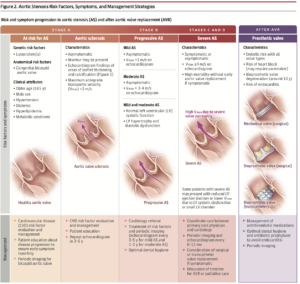
ステージ分類
正常の流速は1.0m/s
ステージA:リスク因子は存在するが弁機能が正常
ステージB:軽度〜中等度(2.0~3.9m/s)、拡張障害の可能性が考慮
ステージC:4m/s以上、または平均圧較差40mmHg 以上、弁口面積は1.0cm2以下の症候性
ステージCサブセット:5m/s以上のVery severe
ステージC2:左室駆出率50%未満
ステージD:無症状の重症AS
ステージD1:心室機能が正常な高圧較差AS
ステージD2:速度が4m/s未満で左室収縮不全に弁口面積1.0cm2以下(Classical LFLG)
ステージD3:左室腔が小さく、駆出率が正常(Paradoxical LFLG)
ASの進行
大動脈速度2m/sを超えると、ASの進行が起こる
先天性二尖弁の場合は、60−80歳までは弁介入が必要とならない
弁置換を受ける患者では、60歳未満の80%以上、60歳以上の50%程度を二尖弁が占める
評価と診断
身体所見では、頚動脈に放散する後期にピークのある収縮期雑音
プライマリ・ケア医の聴診による弁膜症への 感度44%、特異度69%
心臓専門医の聴診でも、診断精度は変わらず
心臓専門医への紹介
大動脈弁尖の肥厚
順行性弁流速2m/s以上
二尖弁
迅速な1ヶ月以内の紹介が適切なケース
重症AS
大動脈弁の以上、ASに起因する可能性のある症状
左室駆出率60%未満
中等度ASと大動脈弁逆流
ASの治療
冠動脈疾患のリスクを減らすアプローチも重要
高血圧と腎臓病は、後負荷・石灰化増強を通じて、急速進行と関連している
高血圧
ASの30−79%に影響あり
収縮期血圧が20mmHg上昇するごとに、中央値9.2年の追跡で41%ASリスクが上昇
大動脈速度は年平均で
高血圧があると0.26m/s
高血圧なしで0.17m/s
明確な第一選択薬は定まっていない
ACE/ARBは忍容性が高い
β遮断薬は合理的なオプション
感染性心内膜炎(IE)のリスクを上げる
10年間のIE累積発生率は0.9%
一般集団の8.75倍
弁膜症のすべてで6ヶ月毎の歯科衛生が推奨される
大動脈弁置換を受けていない場合は、歯科治療前の抗菌薬は適応外
薬物療法
ASの進行を遅らせる薬剤はない
スタチンも弁置換の必要性に効果を及ぼさない
ビスフォスフォネートやデノスマブも石灰化を遅らせない
血性リポ蛋白との関連性が示唆されているが
大動脈弁置換の適応
ACC/AHA,ESCのガイドラインでは,有症状のある成人はSAVR,TAVIを推奨
観察研究では,重症ASが十分に治療されていない(米国)
2022年のコホート研究
6105人が対象
SAVR・TAVIを受けた人は2977人(48%)
症状のあるASで心室機能が正常な場合
弁置換を受けた場合,ASの2年生存率は97%
弁置換を受けない場合,85%(AHR0.42[95%CI, 0.29-0.61])
AHAのASイニシアチブ
弁置換のクラス1推奨を受けた全ての患者が90日以内に適切に治療を受ける
患者ケアパスウェイを開発している
2020ACC/AHA弁膜症管理ガイドライン
無症候性重症ASの弁置換の適応推奨
左室駆出率50%未満
他の理由で心臓手術を受ける場合
運動負荷で血圧低下,運動能力低下
大動脈速度5m/s以上
血性BNPが正常上限の3倍以上
大動脈速度が年間0.3m/s以上増加
基準を満たさない場合の利益は明確ではない
無症状ASで症状または左室収縮不全出現まで6-12ヶ月のエコーは疑問視
TAVIが広く利用できるようになった
重症ASが左室拡張機能に及ぼす長期的影響についての認識が高まった
SAVRを受けた無症状重症ASは,死亡・心不全が低下
Very severeASで無症状の場合
早期手術で複合主要アウトカムの改善(HR0.46[95%CI, 0.23-0.9])
現状では,重症ASで無症状の場合は弁置換は推奨されていない
中等度ASの場合
弁置換は推奨されない
肺疾患(COPD,IPなど),貧血,心房細動などの影響も考慮される
D2(左室収縮機能不全),D3(心室の狭小化)では,Low flow low gradientの影響を考慮する
SAVRとTAVI
少なくとも1年フォローでの死亡率は変わらず(TAVI 24.2% vs SAVR 26.5%)
大動脈解離,血管アクセスの損傷などはTAVIで増加(11% vs 3.2%, P<.001)
SAVRでは重大な出血が増加(19.5% vs 9.3%, P<.001)
心房細動も増加(16% vs 8.6%, P=.01)
TAVI
1-2日の入院が必要
1週間程度で通常の活動に戻れる
恒久的ペースメーカーが必要となる可能性が高い(15% vs 6%)
耐久性は10年
SAVR
1週間の入院
6週間の活動制限
3-6ヶ月かけてベースラインの機能まで回復
耐久性は20年を超える
2020ACC/AHA, 2021ESC ガイドライン
手術を受けることができない,手術による予測死亡が高い患者に,TF-TAVIをう衣装
65歳未満では,SAVRを推奨
50歳未満では,耐久性の観点より機械弁が好まれる
ACC/AHAでは80歳以上,ESCで75歳以上でTAVIが推奨
予後
SAVRで生体弁の構造的劣化が無かった割合
10年で94%
15年で81.7%
20年で52%
若年者のほうが劣化は早い
高齢者TAVIの5-10年追跡
SAVRと同程度
SAVRからTAVIのValve in valveが行われることもあります
人工弁の心内膜炎
1人あたり年間0.3-1.2%で発生
弁機能不全,心不全,塞栓性脳卒中,死亡などの有害事象と関連
自己弁IEは5%以下,弁置換後は20%以上
人工弁の場合は定期的歯科スクリーニング,歯科処置の際の抗菌薬予防投与が推奨されている
持続性AS症状
弁置換後も症状が持続する場合がある
これは人工弁の血行動態が正常弁に比べ,最適ではないためにおこる
小さな弁輪に小さな人工弁の場合,ミスマッチが生じる
高い圧勾配に繋がる可能性がある
他に,持続性左室肥大,拡張障害,不可逆性左室線維化,収縮機能不全などもある
恒久的ペースメーカー
SAVR後の約6%に必要となるブロックが生じる
TAVI後は最大15%で発生
弁輪が中隔側に移動することが原因とされている
ブロックの時期は術後~数ヶ月にかけて発生する可能性がある
結論
石灰沈着性のASは65歳以上でよくある疾患
重症ASで有症状性の場合,死亡率は最大年間50%
弁置換によりこれらのリスクは健常者と同じ程度に低減する
コメント
日常診療でみる高齢者ASのほとんどは,石灰化によるものだと思います.
ASの重症度はみんな覚えていて,聴診や超音波で簡単に評価していると思います.
大動脈血流速度4mを超えるか超えないかで重症度が変わってくるということを考えると,安易に重症ではなさそう,とは言い難いと思っています.
Low flow low gradientという概念
LFLGは,解釈をさらに厄介にさせます.
ClassicalなLFLG-ASの場合は,弁口面積などから連続の式を用いて算出していると思います.
さらにPradoxical LFLG-ASは,収縮が良くて高圧較差重症ASの定義を満たさないわけです.
左室内腔が狭くなり,1回拍出量の低下に伴うLFLG-ASです.
ここまでをまとめると,通常のAS評価に加えLFLGの要素を考慮すべきということになります.
症状は大事
呼吸困難感では,NYHAが有名です.
ここでは詳しく記載はありませんでしたが,負荷エコーなども検討されるシチュエーションもあるのだと思います.
適応に関しては,外科とのディスカッションが必要です.
SAVRとTAVIの棲み分け
ざっくりと若年者はSAVR,高齢者はTAVIということになるのだと思います.
TAVIに関しては,さらに長期の成績は気になるところではあります.
今度の動向にも注目
例えば,心房細動のリズムコントロールからレートコントロールの流れの結果,現在心拡大・弁膜症で管理に難重していると聞いたことがあります.
現在はカテーテルアブレーションによる,リズムコントロールの時代になってきているようです.
このように長期に追跡すると見えてくるものもありますので,今後の動向も注意は必要かと思います.
ただ1つ言えるのは,TAVIは圧倒的にさまざまな側面から楽ということが挙げられます.
当然周術期は専門的な知識を要しますし,重大な合併症も生じます.
とはいえ,患者さんも医療者もハッピーになる治療であるのだと思います.